Dermatitis atópica en niños: guía definitiva para padres
La dermatitis atópica (también llamada “eccema atópico”) es una de las enfermedades inflamatorias de la piel más frecuentes en la infancia. Se caracteriza por brotes: repetidos en los que la piel se enrojece, pica y se inflama, alternando con fases de mejoría. Lo más complicado para muchas familias no es solo la piel: es el picor, el la alteración del sueño y la sensación de “estar siempre apagando fuegos”.
La buena noticia es que, con un plan correcto, la mayoría de niños mejora mucho: menos brotes, menos picor y mejor descanso. Hoy existe un enfoque muy sólido basado en evidencia: reparar barrera cutánea + controlar inflamación + prevenir recaídas.

Qué es la dermatitis atópica y por qué aparece
La dermatitis atópica es una enfermedad crónica e inflamatoria donde se combinan varios factores:
- Barrera cutánea alterada: la piel pierde agua con facilidad y se vuelve “porosa” frente a irritantes y alérgenos.
- Inflamación: el sistema inmune de la piel reacciona de más forma exagerada.
- Genética y ambiente: hay predisposición familiar y desencadenantes externos.
En términos sencillos: la piel atópica no protege igual y se inflama con más facilidad. Por eso la hidratación constante y el control de brotes son la base de todo.
Síntomas: cómo reconocer el eccema atópico en niños
Los signos más típicos son:
- Picor (prurito): el síntoma estrella. Si el niño se rasca mucho, especialmente de noche, suele ser dermatitis atópica.
- Piel roja, áspera o con descamación.
- Zonas de eccema que pueden supurar en brote agudo o engrosarse si es crónico.
- Alteración del sueño e irritabilidad (muy frecuente).
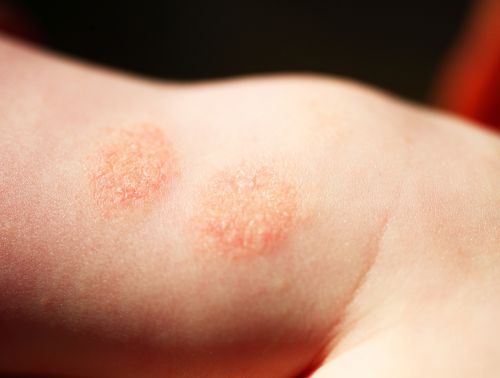
Dónde aparece según la edad
- Lactantes: cara, cuero cabelludo, tronco, superficies extensoras.
- Niños más mayores: pliegues (codos, rodillas), muñecas, tobillos, cuello.
Si no tienes claro si es dermatitis atópica u otra condición (dermatitis seborreica, tiña, alergia de contacto…), una valoración dermatológica evita tratamientos innecesarios y acelera la mejoría.
Causas y desencadenantes frecuentes
Los brotes suelen empeorar con:
- Sequedad ambiental (calefacción, cambios de estación).
- Sudor y calor (actividad física, ropa poco transpirable).
- Jabones agresivos, perfumes y toallitas irritantes.
- Rascado (círculo vicioso: pica , se rasca,s se inflama, pica más).
¿La comida causa dermatitis atópica?
La relación existe en un subgrupo de niños, pero no se recomienda eliminar alimentos “por si acaso”. Las guías y revisiones coinciden en que las pruebas o dietas de exclusión deben hacerse solo si hay sospecha clínica (reacciones inmediatas, urticaria, vómitos, empeoramiento claro tras un alimento) y siempre con supervisión. Sí deben evitarse ciertos alimentos durante los brotes como: fresa, plátano, frutos secos, chocolate…
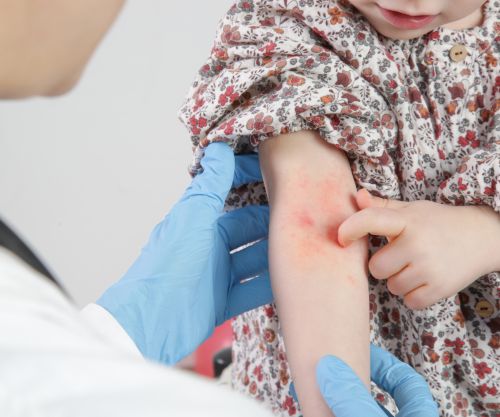
Cuándo preocuparse (y cuándo consultar con prioridad)
Pide revisión médica si aparece alguno de estos escenarios:
- Brotes frecuentes o extensos que no mejoran con medidas básicas.
- Heridas, costras amarillentas, dolor (posible infección).
- Eccema alrededor de ojos persistente o muy intenso.
- Problemas importantes de sueño por picor.
- Sospecha de eccema herpético (empeoramiento brusco con vesículas dolorosas o fiebre): requiere valoración urgente.
Tratamiento eficaz: el enfoque dermatológico por fases
La dermatitis atópica se controla mejor con un “plan de vuelo” sencillo: base diaria, tratamiento del brote, prevención de recaídas. Esto está alineado con guías clínicas y recomendaciones recientes.
Los emolientes son cremas/ungüentos que reparan la barrera cutánea y reducen sequedad y picor. En dermatitis atópica son tratamiento, no cosmética.
- Se recomiendan aplicaciones frecuentes (muchas guías sugieren varias veces al día; en práctica clínica, el objetivo es que la piel esté siempre confortable).
- Elegimos textura según piel y estación: ungüento si hay mucha sequedad; crema si hay calor o la piel tolera peor lo graso.
Consejo práctico para padres: el mejor emoliente es el que tu hijo tolera y podéis mantener como rutina. La constancia gana.
Si os cuesta acertar con productos (irritación, escozor, “nada le va bien”), en consulta podemos ajustar el tipo de emoliente y rutina por edad, zona y severidad.
Cuando hay placas rojas activas, solo hidratar suele quedarse corto. Aquí entran los antiinflamatorios tópicos, principalmente:
a) Corticoides tópicos
Son el tratamiento estándar para controlar el brote. Las recomendaciones incluyen aplicarlos 1–2 veces al día sobre las áreas activas, con la potencia adecuada para la zona y severidad.
- En zonas delicadas (cara, pliegues) se usa la potencia con más prudencia.
- Si el eccema no se controla en 7–14 días, las guías recomiendan revisar infección, potencia/adhesión y, si procede, derivar o reevaluar.
Mito frecuente: “Los corticoides son malos.”
Realidad: lo problemático suele ser el uso sin pauta o el miedo que lleva a tratar de menos y perpetuar el brote. Bien indicados, son una herramienta clave.
b) Inhibidores de calcineurina (tacrolimus/pimecrolimus)
Son antiinflamatorios tópicos sin corticoide, útiles especialmente en zonas sensibles y en estrategias de mantenimiento cuando está indicado por el dermatólogo.
(Si el término suena técnico: son fármacos que reducen la inflamación local modulando la respuesta inmune de la piel.)
Muchos niños mejoran, pero recaen en los mismos sitios. Para eso existe el enfoque proactivo: una vez controlado el brote, se mantiene tratamiento antiinflamatorio intermitente en zonas de recaída, junto con emolientes, para reducir nuevos brotes. Este enfoque aparece de forma consistente en guías y revisiones.
En brotes moderados-severos, algunos protocolos incluyen wet wraps (vendajes húmedos): una técnica oclusiva que mejora la penetración del tratamiento y calma la piel. Debe indicarse y explicarse bien, porque no es para todos los casos.
También se menciona en guías el uso de baños con lejía diluida en ciertos perfiles (especialmente con infecciones recurrentes), pero siempre con instrucciones médicas precisas por concentraciones y seguridad.
La piel atópica puede infectarse con facilidad (bacterias como S. aureus). Si hay costras, supuración o empeoramiento brusco, el tratamiento cambia: a veces se pautan antisépticos o antibióticos/antivirales según el caso. Por eso, ante duda, conviene consultar.
Cuando la dermatitis atópica es moderada o severa y afecta de forma significativa la calidad de vida, existen opciones de escalado (fototerapia y tratamientos sistémicos, incluidos biológicos en determinados contextos). Esto está contemplado en guías recientes.
No es “fracaso” necesitar escalado; es el paso lógico si la enfermedad lo requiere.
Rutina diaria recomendada para padres
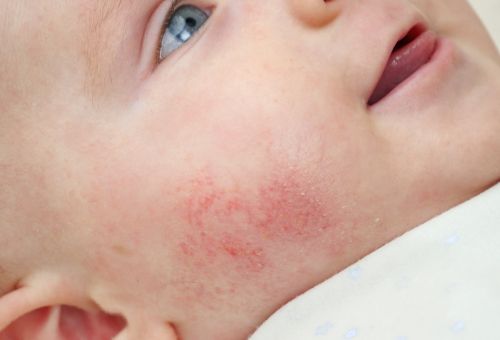
Errores comunes que empeoran la dermatitis atópica
- Hidratar solo “cuando está mal”: la base diaria previene.
- Cambiar de productos cada 2–3 días: la piel necesita estabilidad.
- Tratar menos de lo necesario por miedo a corticoides (prolonga brote y picor).
- Eliminar alimentos sin indicación (puede generar déficits y no mejorar el eccema).
Qué aporta la consulta dermatológica
En consulta, el objetivo es que no dependáis de “prueba y error”. Normalmente trabajamos:
- Diagnóstico claro (y descartar imitadores).
- Plan por fases (brote vs mantenimiento).
- Elección de potencias y zonas con seguridad.
- Educación práctica: cantidades, tiempos, cómo aplicar, qué esperar.
- Evaluar si hay factores asociados (infección, dermatitis de contacto, etc.).
Si necesitáis un plan estructurado (y tranquilidad), podéis solicitar una valoración dermatológica pediátrica para ajustar tratamiento y rutinas a vuestro día a día.

Opinión de la Dra. Sara López Martín-Prieto
En mi experiencia, el mayor punto de inflexión en dermatitis atópica infantil es cuando los padres priorizan dos cosas: la hidratación es tratamiento y el brote se controla mejor con antiinflamatorios bien pautados y sin miedo, no “aguantando” a ver si se pasa. Cuando combinamos una rutina simple, un plan proactivo para las zonas que recaen y revisiones para ajustar, la mayoría de niños consigue menos picor, menos despertares y una piel mucho más estable. Mi recomendación es que no os culpéis: la dermatitis atópica no es falta de cuidado; es una condición médica que, bien manejada, suele mejorar de forma notable.

